Митральный стеноз
Определение 🩺
Митральный стеноз (МС) — обструкция входа в левый желудочек на уровне митрального клапана вследствие структурных изменений его аппарата, препятствующих нормальному открытию створок во время диастолы и полноценному наполнению ЛЖ.
Этиология 📌🦠
МС преимущественно связан с ревматическим кардитом.
| Причина | Описание |
|---|---|
| Ревматический вальвулит 🔥 | Наиболее частая причина |
| Врождённый митральный стеноз (вкл. синдром Лютамбаше) 👶 | Редко, преимущественно у детей |
| Системная красная волчанка 🌙 | Аутоиммунное поражение клапана |
| Ревматоидный артрит 🤲 | Хроническое воспаление |
| Антифосфолипидный синдром 🧪 | Тромботическое поражение клапана |
| Мукополисахаридозы 🧬 | Инфильтрация клапанных структур |
| Карциноидный паранеопластический процесс 🦀 | Опосредованное клапанное поражение |
Изолированный МС составляет около 40% всех ревматических пороков сердца; ревматический анамнез выявляется у 60% таких больных.
Патофизиология ⚙️🫀
Структурные изменения клапана
У ревматического МС происходят:
- утолщение створок
- кальцификация
- сращение по комиссурам
- укорочение и сращение хорд
Итогом становится «воронкообразный клапан», где отверстие приобретает форму рыбьего рта / пуговичной петли.
Механизмы прогрессирования 🔁
Существуют два дополняющих механизма:
- Повторные ревматические атаки → хронический аутоиммунный процесс → фиброз
- Гемодинамическая травматизация створок турбулентным потоком крови
➡️ Гистологически в удалённых клапанах определяется фиброз, без признаков активного ревматизма.
Степени выраженности МС 📊
| Степень | Площадь отверстия, см² | Средний градиент, мм рт.ст. |
|---|---|---|
| Незначительный | 1,5–2,0 | < 5 |
| Умеренный | 1,0–1,5 | 5–10 |
| Выраженный | < 1,0 | > 10 |
| Критический | < 0,8 | > 15 |
Клинические проявления появляются при сужении ≤ 2,5 см².
При площади > 1,5 см² симптомы возникают только при нагрузке.
Гемодинамические изменения 🫁
1. Повышение давления в левом предсердии
Для преодоления узкого митрального отверстия ЛП вынуждено поднимать давление.
➡️ формируется диастолический трансмитральный градиент — ключевой гемодинамический признак МС.
2. Ускорение прогрессирования при тахикардии ❤️🔥
Тахикардия → укорочение диастолы → резкое увеличение градиента давления → рост давления в ЛП → риск:
- первой одышки
- отёка лёгких
- манифестации при ФП
- ухудшения состояния при беременности, температуре, нагрузке
3. Последовательность изменений в лёгких («три барьера») 🌬️
- Венозная гипертензия → пропотевание жидкости → застой
- Артериолярный спазм и ремоделирование (рефлекс Китаева) → «второй барьер»
- Гипертрофия правого желудочка + относительная ТН → «третий барьер»
➡️ Клиническая одышка уменьшается, но развиваются отёки и асцит.
Схема патогенеза (крупная, структурная) 🔽
Клинические проявления 🫁⚠️
- Одышка, впервые — при ФП, нагрузке, тахикардии, беременности, лихорадке
- Нарастание одышки по мере увеличения давления в ЛП и лёгочных венах
- При тяжёлом стенозе: снижение сердечного выброса, развитие ПЖ-недостаточности
- Возможны эпизоды отёка лёгких
Естественное течение 📉⏳
МС — непрерывно прогрессирующее пожизненное заболевание.
Длительность этапов
- Латентный период от ревматической атаки до симптомов: 20–40 лет
- От первых симптомов до нетрудоспособности: ~10 лет
Выживаемость
- Нелеченные пациенты: 10-летняя выживаемость 50–60%
- При минимальных проявлениях: > 80%
- При тяжёлых ограничивающих симптомах: 0–15%
- При тяжёлой лёгочной гипертензии: средняя выживаемость ≤ 3 лет
Причины смерти
- Прогрессирующая СН — 60–70%
- Системные эмболии — 20–30%
- ТЭЛА — 10%
- Инфекционные осложнения — 1–5%
Особенности в разных странах 🌍
- В развитых странах — мягкое и замедленное течение, возраст манифестации 50–60 лет.
- В развивающихся — быстрое прогрессирование из-за тяжёлых и рецидивирующих ревматических атак.
- У части больных МС развивается уже в юношеском возрасте (20–29 лет).
Основные методы выявления МС 🩺🔍
Диагностика митрального стеноза (МС) при отсутствии выраженной симптоматики базируется на четырёх ключевых направлениях:
- Анамнез
- Физикальное обследование
- Рентгенография органов грудной клетки
- Электрокардиография (ЭКГ)
Физикальные признаки 🧏♂️🫀
Аускультация — ведущий метод выявления МС 🎧
Хлопающий I тон 💥
Возникает при ещё гибких створках митрального клапана:
- связан с быстрым сокращением недозаполненного ЛЖ;
- более ранним закрытием створок;
- исчезает при кальцификации митрального клапана.
Акцент II тона на лёгочной артерии 🔊
Формируется вследствие:
- роста давления в лёгочной артерии;
- замедленной систолы гипертрофированного ПЖ → расщепление II тона;
- при тяжёлой лёгочной гипертензии — исчезает, так как ↓ податливость сосудов лёгких.
Последствия высокой лёгочной гипертензии 🌬️⬆️
- Систолический шум недостаточности трёхстворчатого клапана
(слушается в IV межреберье слева у грудины) - Протодиастолический шум недостаточности клапана лёгочной артерии
(шум Грэхема–Стилла): мягкий, ≤ половины диастолы
Щелчок открытия митрального клапана 🔔
Высокочастотный тон, возникающий:
- сразу после пульмонального компонента II тона,
- до III тона,
- через ≤ 0,12 с от II тона.
Выслушивается:
- на верхушке ЛЖ,
- в IV межреберье слева от грудины,
- между верхушкой и основанием грудины.
«Ритм перепела» 🐦
Комбинация:
- хлопающего I тона
- II тона
- щелчка открытия митрального клапана
Создаёт мелодию, характерную для МС.
Мезодиастолический шум — главный аускультативный признак МС 🌫️
Характеристики:
- низкочастотный, проводится стетоскопом;
- лучше всего слышен на верхушке ЛЖ, лёжа на левом боку;
- при громком шуме проводится в подмышечную область или к нижней части грудины;
- начинается сразу после II тона или щелчка открытия;
- при тяжёлом МС — длинный.
При синусовом ритме выслушивается также пресистолический шум, исчезающий при ФП.
Особенности восприятия шумов 🎧➡️📍
- При смещении сердца → шум может «пропадать» → пальпаторно ищем верхушечный толчок.
При этом может определяться диастолическое дрожание («кошачье мурлыканье»). - При выраженной гипертрофии ПЖ ЛЖ смещается назад → аускультативный МС исчезает («афоничный порок»).
Тогда шум МС ищут по заднеподмышечной линии. - Иногда над верхушкой слышны только:
- пансистолический шум ТН
- правожелудочковый III тон
→ порок ошибочно трактуют как митральную недостаточность.
Признаки «facies mitralica» 😶🌫️
Сегодня редкость.
Характерные черты:
- цианотический румянец щёк,
- резкий цианоз губ и кончика носа,
- сердечный горб.
ЭКГ-диагностика 📈❤️
Синусовый ритм
Характерные признаки:
- P-mitrale — уширенный двухфазный зубец Р
- Признаки гипертрофии правого желудочка
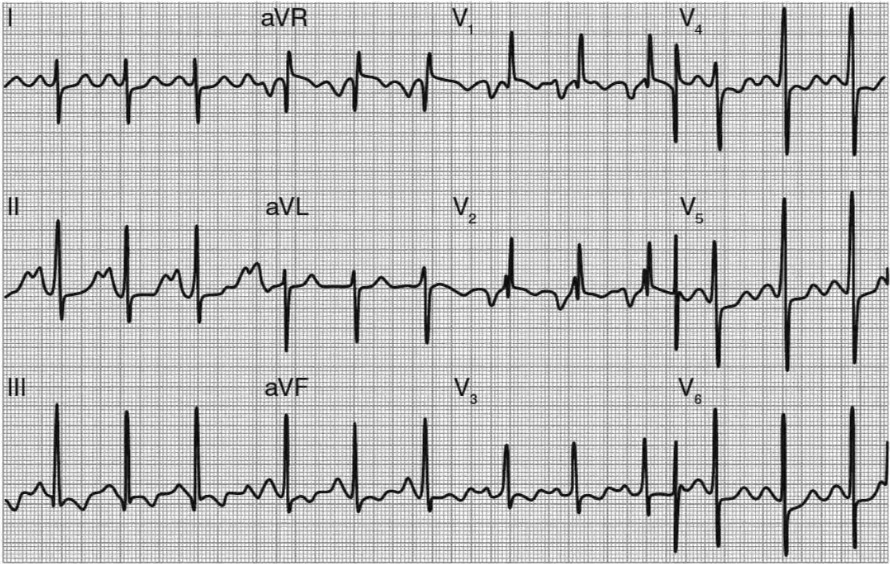
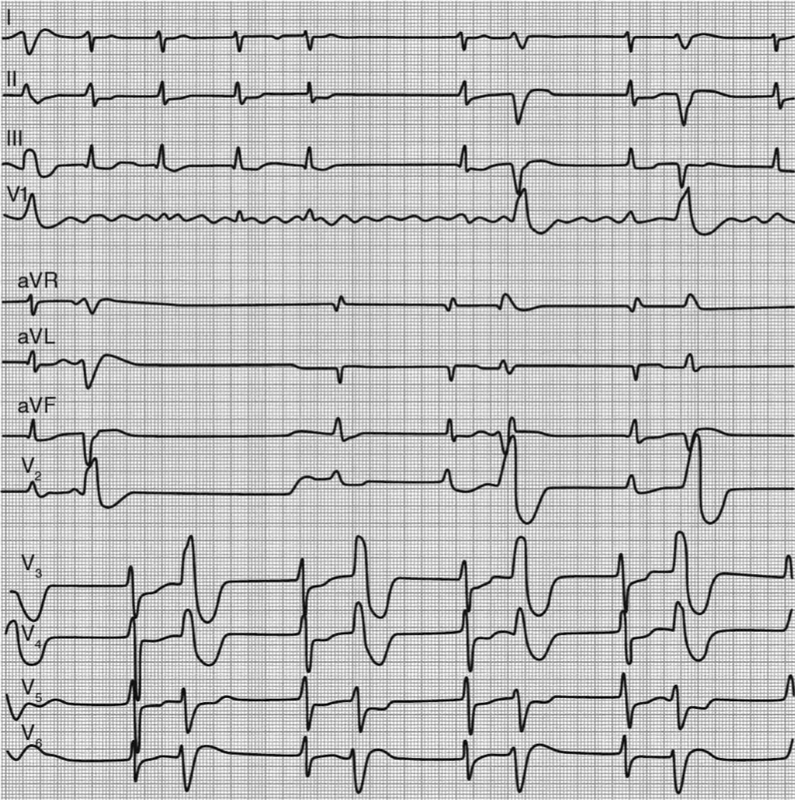
При фибрилляции предсердий
- ФП чаще крупноволновая (хотя бы в одном отведении)
- Сохраняются признаки гипертрофии ПЖ
Рентгенография 📸🫁
Используется как один из базовых методов выявления структурных изменений при МС.
Эхокардиография — обязательный этап 🖥️🫀
Показана всем больным с симптоматикой, поскольку некоторые состояния имитируют МС:
- миксома ЛП
- шаровидный тромб ЛП
- инфекционный эндокардит с крупными вегетациями
ЭхоКГ позволяет дифференцировать эти состояния.
Начальная симптоматика ⚠️
У разных пациентов МС может дебютировать:
- повышенной утомляемостью
- одышкой
- застойными явлениями в лёгких
- фибрилляцией предсердий
- эмболиями
При отсутствии хирургического лечения прогрессирует:
- сердечная недостаточность
- приступы сердечной астмы
- кровохарканье (разрыв бронхиальных вен)
- застой в большом круге (печень ↑, асцит, ТН)
Классификация стадий МС по А.Н. Бакулеву и Е.А. Дамиру (1955) 📊
| Стадия | Клинические характеристики |
|---|---|
| I | Компенсация; жалоб нет; МС выявляется при аускультации, ЭКГ, подтверждается ЭхоКГ |
| II | Одышка только при нагрузке |
| III | Выраженный застой в малом круге; начальные признаки застоя в большом круге |
| IV | ФП; СН с выраженным застоем в обоих кругах |
| V | «Дистрофическая»; соответствует III степени СН по классификации Стражеско–Василенко |