Митральная недостаточность
Определение 🫀✨
Митральная недостаточность (митральная регургитация, МР) — состояние, при котором митральный клапан не способен предотвратить обратный ток крови из левого желудочка в левое предсердие во время систолы.
Термин «митральная регургитация» обозначает именно обратный ток крови, однако в клинической практике оба термина используются как синонимы.
Патология возникает при нарушении структуры одной или нескольких частей митрального аппарата: створок, хорд, папиллярных мышц или фиброзного кольца.
Этиология 🔍 🧬
Аппарат митрального клапана включает:
- створки митрального клапана
- сухожильные хорды
- папиллярные мышцы
- фиброзное кольцо
Поражение любой из этих структур приводит к развитию МР.
Наиболее частые причины митральной недостаточности:
- ревматическая лихорадка
- синдром пролапса митрального клапана
- ишемическая болезнь сердца
- гипертрофическая и дилатационная кардиомиопатии
- инфекционный эндокардит
- возрастной кальциноз фиброзного кольца
- применение аноректических препаратов
- разрыв хорд, поражение клапана или папиллярных мышц
- редкие причины: заболевания соединительной ткани, васкулиты, гиперэозинофильный синдром, карциноидный синдром
Классификация причин 🗂️📊
Причины хронической митральной недостаточности 🕰️
| Критерий | Значение |
|---|---|
| Воспалительные процессы | Ревматическая лихорадка, СКВ, васкулиты |
| Врожденные/наследственные состояния | Синдром Марфана, Элерса–Данло, миксоматозная дегенерация, врожденные пороки (расщепление створки, парашютный клапан) |
| Кальциноз | Кальциноз кольца и/или створок |
| Вторичная миокардиальная недостаточность | Миксома и другие опухоли сердца |
| Инфекционный эндокардит | Хроническое поражение клапана |
| Разрыв хорд или дисфункция папиллярных мышц | Механические причины регургитации |
| Врожденная патология створок | Фенестрация, расщепление |
| Гиперэозинофильный синдром | Поражение эндокарда |
| Карциноидный синдром | Фиброз клапанных структур |
| Лучевая терапия | Поражение соединительной ткани клапана |
Причины острой митральной недостаточности ⚡🚑
| Критерий | Значение |
|---|---|
| Разрыв хорд | Инфекционный эндокардит, травма, ИБС, миксоматозная дегенерация |
| Поражение папиллярных мышц | Дисфункция или разрыв при инфаркте миокарда |
| Разрыв створок | Инфекционный эндокардит, осложнения комиссуротомии |
| Поражение фиброзного кольца | Абсцесс при инфекционном эндокардите |
| Проблемы протезированного клапана | Дисфункция протеза, парапротезная фистула |
Визуальная схема причин МР 🗺️🫀
Острая митральная недостаточность
Патофизиология ⚡🫀
При острой митральной регургитации левый желудочек внезапно получает резкую перегрузку объемом, что запускает цепочку тяжёлых гемодинамических нарушений.
📌 Основные звенья патофизиологии
- Острая объемная перегрузка → резкое увеличение преднагрузки на ЛЖ.
- Ударный объём ЛЖ частично возрастает, но эффективный выброс в аорту падает, поскольку значительная часть крови уходит обратно в левое предсердие.
- Ни левое предсердие, ни ЛЖ не адаптированы к внезапному росту объёма → развивается острый лёгочный застой.
- На фоне сниженного выброса возможен кардиогенный шок.
- Симптоматика прогрессирует стремительно; при тяжёлой МР требуется неотложное кардиохирургическое вмешательство (обычно замена клапана).
Диагностика 🩺🔍
Острая МР почти всегда проявляется сопровождается выраженной клинической картиной:
🔊 Аускультативные признаки
- Систолический шум митральной регургитации
— при острой форме он может быть укороченным, не занимающим всю систолу. - Часто выслушиваются III и IV патологические тоны.
- Гиперкинез верхушки обычно отсутствует → усиленная пульсация не определяется.
Схема патофизиологических изменений при острой МР 🗺️⚠️
Хроническая митральная недостаточность
Патофизиология 🫀⏳
При хронической митральной регургитации (МР) сердце имеет время для адаптации к постоянной объемной перегрузке, что определяет ключевые особенности её течения.
Эксцентрическая гипертрофия 💢
Длительная регургитация вызывает эксцентрическую гипертрофию ЛЖ:
- новые саркомеры располагаются рядами, увеличивая длину миокардиальных волокон;
- увеличивается конечный диастолический объем ЛЖ (КДО);
- возрастает общий ударный объем (в аорту + обратно в левое предсердие), что позволяет поддерживать сердечный выброс.
Увеличение ЛЖ и ЛП демпфирует струю регургитации, снижает давление в легочных венах и предотвращает легочный застой.
Фаза компенсации 🟢💪
Компенсированная МР может протекать полностью бессимптомно даже при значительной нагрузке.
Особенности:
- работа ЛЖ облегчена → часть крови уходит в ЛП (камера низкого сопротивления);
- выбрасывать в аорту приходится меньший объем → нагрузка ниже обычной;
- ЛЖ становится гиперкинетичным.
Эта стадия может длиться многие годы.
Переход к декомпенсации 🔻⚠️
Длительная объемная перегрузка постепенно приводит к:
- снижению систолической функции ЛЖ;
- росту конечного систолического объема;
- последующей дилатации ЛЖ и повышению давления наполнения;
- развитию легочного застоя.
❗При хронической МР фракция выброса (ФВ) ЛЖ остаётся “нормальной” (55–60%) даже при дисфункции, поэтому нижней границей нормы считают 62–65%, а не 55%.
Этапы патофизиологических изменений 💡🗂️
Ниже — последовательность событий при переходе от острой к хронической МР.
1) Острая фаза ⚡
- ↑ преднагрузка
- ↓ постнагрузка
- ↑ КДО ЛЖ
- ↓ конечно-систолический объем (гиперкинез)
- ↑ общий ударный объём, но ↓ выброс в аорту (до −50%)
- ↑ давление в левом предсердии
2) Хроническая фаза — компенсация 🟢
- выраженная эксцентрическая гипертрофия
- значительное увеличение КДО ЛЖ
- постнагрузка возвращается к норме
- ЛЖ гиперкинетичен
- сохраняется повышенная ФВ ЛЖ
- давление в ЛП нормализуется
3) Хроническая фаза — декомпенсация 🔴
- развивается миокардиальная дисфункция
- ФВ ЛЖ снижается до 55% и ниже
- уменьшается эффективный ударный объём
- растёт давление в ЛП
- возникает застой в легочных венах и легких
Схема течения хронической митральной недостаточности 🗺️🫀
Диагностика в бессимптомный период 🔍🫀
Даже при выраженной митральной регургитации (МР) пациенты могут длительно не предъявлять жалоб. Однако физикальные, электрокардиографические и ультразвуковые признаки позволяют выявить патологию задолго до декомпенсации.
Физикальная диагностика 🩺✨
В бессимптомной стадии врачи нередко обнаруживают:
Смещение верхушечного толчка
- Верхушечный толчок смещён влево, что отражает дилатацию ЛЖ.
- При значительном увеличении ЛП может появляться двойной верхушечный толчок:
- первый от сокращения ЛП,
- второй от сокращения ЛЖ.
Аускультация
- I тон сердца ослаблен.
- II тон расщеплён.
- Часто определяется III тон — в стадии компенсации он не свидетельствует о сердечной недостаточности.
- На верхушке выслушивается высокочастотный пансистолический (голосистолический) шум, проводящийся в левую подмышечную область.
- Акцент II тона на лёгочной артерии указывает на лёгочную гипертензию.
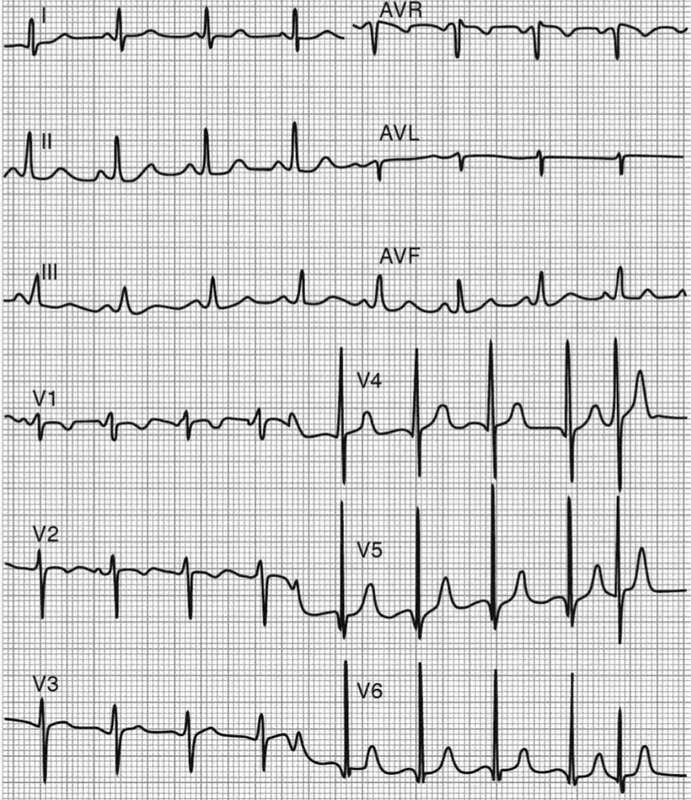
Электрокардиография 📈🧩
В бессимптомный период МР ЭКГ может быть нормальной.
Однако нередко выявляют:
- умеренную гипертрофию ЛЖ
(увеличение R в V5–V6, глубокие S в V1–V2) - редко — изменения конечной части QR–ST
- иногда — признаки дилатации ЛП
- при длительной МР — возможное появление стойкой фибрилляции предсердий
Клинический переход к симптомам ⏳⚠️
Симптоматический период, как правило, начинается:
- либо с проявлений сердечной недостаточности,
- либо с эпизодов фибрилляции предсердий.
Оценка тяжести митральной регургитации 🧪📊
Классификация тяжести по длине струи регургитации (кардиохирургическая) 🫀📏
| Степень | Характеристика |
|---|---|
| I | приклапанная струя |
| II | струя до 2 см от уровня створок |
| III | струя более 2 см |
| IV | струя занимает большую часть предсердия |
Изначально эта классификация основывалась на пальпации струи регургитации через ушко левого предсердия.
Современная оценка выполняется с помощью ультразвукового допплера, который выявляет даже минимальные потоки.
Допплерэхокардиографическая оценка тяжести МР 🖥️🩸
1) По интенсивности спектра скоростей (непрерывно-волновой допплер)
- Мягкая МР — спектр почти прозрачный.
- Средняя тяжесть — спектр менее прозрачный: больше эритроцитов участвует в регургитации.
- Тяжёлая МР — спектр полностью непрозрачный всю систолу.
2) Цветовой допплер
При тяжёлой МР высокоскоростные турбулентные потоки определяются уже над створками митрального клапана, в полости ЛЖ.
3) Площадь проксимальной части струи (PISA)
| Показатель | Значение |
|---|---|
| < 4 см² | мягкая МР |
| 4–8 см² | МР средней тяжести |
| > 8 см² | тяжёлая МР |
4) Ретроградный поток в лёгочных венах
Его наличие — признак тяжёлой митральной регургитации.
5) Признаки объёмной перегрузки ЛЖ
Указывают на гемодинамическую значимость регургитации.